Tầm soát ung thư tiêu hóa - Phát hiện sớm, bảo vệ sức khỏe lâu dài
05/11/2025
Ung thư đường tiêu hóa là nhóm ung thư có tỷ lệ mắc và tử vong cao tại Việt Nam. Điều đáng tiếc là phần lớn bệnh nhân chỉ phát hiện khi bệnh đã ở giai đoạn muộn, khiến điều trị trở nên phức tạp và tốn kém.
Vì sao ung thư tiêu hóa thường được phát hiện muộn?
Hầu hết bệnh nhân đến khám khi đã xuất hiện triệu chứng rõ rệt như: đau bụng kéo dài, sụt cân, chán ăn, khó nuốt, chảy máu tiêu hóa… Lúc này, tổn thương thường đã tiến triển sâu hoặc di căn. Có rất nhiều nguyên nhân gây ảnh hưởng đến sức khỏe hệ tiêu hóa, như tâm lý chủ quan chỉ đi khám khi bắt đầu thấy mình có những triệu chứng rõ rệt, trong khi đó triệu chứng giai đoạn sớm rất mờ nhạt hoặc dễ nhầm với rối loạn tiêu hóa thông thường, tâm lý chủ quan chưa thực hiện tầm soát định kỳ bằng phương pháp nội soi chuẩn hóa
Trong khi đó, nhiều nghiên cứu quốc tế cho thấy, nếu phát hiện sớm, tỷ lệ chữa khỏi có thể đạt tới 90%, đặc biệt ở giai đoạn 0-I khi tổn thương còn khu trú tại niêm mạc (World Journal of Gastroenterology, 2021).
Những bệnh lý có thể phát hiện qua nội soi tiêu hóa
Nội soi tiêu hóa không chỉ giúp phát hiện ung thư ở giai đoạn sớm, mà còn nhận diện nhiều tổn thương tiền ung thư và bệnh lý mạn tính đường tiêu hóa - những yếu tố nguy cơ có thể dẫn đến ung thư nếu không được điều trị kịp thời.
Các bệnh lý thường được phát hiện qua nội soi tầm soát gồm:
- Viêm teo niêm mạc dạ dày: Là tình trạng lớp niêm mạc dạ dày bị tổn thương và mỏng đi theo thời gian, thường do nhiễm Helicobacter pylori. Đây là giai đoạn trung gian trong chuỗi tiến triển từ viêm mạn → teo niêm mạc → chuyển sản ruột → loạn sản → ung thư dạ dày.
- Chuyển sản ruột và loạn sản niêm mạc: Là biến đổi bất thường của tế bào niêm mạc dạ dày hoặc đại tràng, được xem là tổn thương tiền ung thư.
- Polyp dạ dày, polyp đại tràng: Là khối mô tăng sinh trên bề mặt niêm mạc, đa số lành tính nhưng một số loại có nguy cơ cao tiến triển thành ung thư (đặc biệt là polyp tuyến - adenomatous polyp).
- Ung thư dạ dày, ung thư đại trực tràng giai đoạn sớm: Ở giai đoạn này, tổn thương thường còn rất nhỏ, chỉ khu trú trong lớp niêm mạc, có thể được điều trị triệt để bằng nội soi cắt tách dưới niêm mạc (ESD) mà không cần phẫu thuật mở.
- Barrett thực quản: Là biến đổi niêm mạc thực quản do trào ngược dạ dày - thực quản mạn tính. Đây là yếu tố nguy cơ cao của ung thư biểu mô tuyến thực quản.
- Viêm loét đại tràng và bệnh Crohn: Hai bệnh lý viêm ruột mạn tính có thể làm tăng nguy cơ ung thư đại tràng. Nội soi giúp đánh giá mức độ tổn thương niêm mạc, theo dõi tiến triển và hướng dẫn điều trị phù hợp.

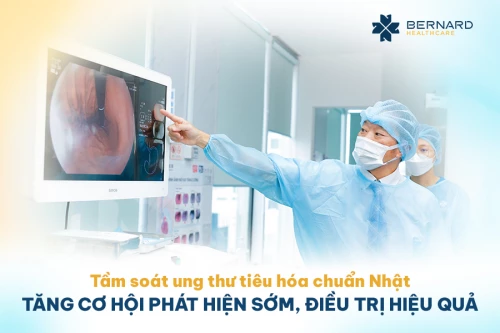
Nội soi tiêu hóa chuẩn Nhật - Chìa khóa giúp phát hiện sớm ung thư đường tiêu hóa
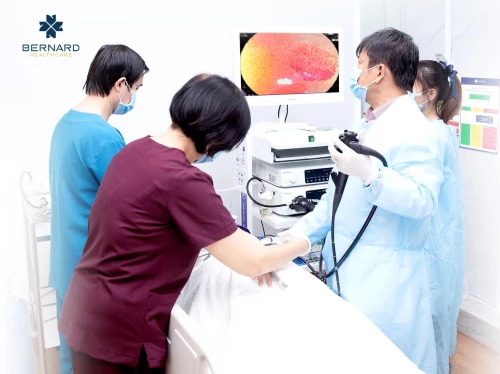
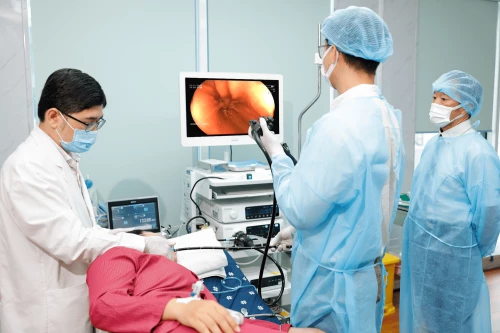
Tại Bernard, nội soi không chỉ là kỹ thuật, mà còn là một trải nghiệm y tế cần được chuẩn hóa, tối ưu và cá nhân hóa cho từng khách hàng. Sự phối hợp của ekip đa chuyên khoa là một điểm đặc biệt để mang lại trải nghiệm nội soi nhẹ nhàng, an toàn và hiệu quả cho khách hàng với quy trình nội soi tiêu hóa chuẩn Nhật được triển khai dưới sự hợp tác chuyên môn trực tiếp với Bệnh viện Trung ương Kyoto Min-iren (Nhật Bản) - đơn vị đầu ngành về tầm soát ung thư tiêu hóa, đáp ứng tiêu chuẩn về chất lượng, an toàn và hiệu quả chẩn đoán:
1. Thời gian soi đúng - đủ - quan sát kỹ từng milimet
Trung bình, một ca nội soi dạ dày kéo dài 7-8 phút; đại trực tràng là khoảng 25 phút (chưa kể thời gian can thiệp thủ thuật), tương đương với thời lượng được áp dụng tại Nhật Bản; đảm bảo bác sĩ có thời gian quan sát từng vị trí, kể cả vùng khó tiếp cận, hạn chế tối đa bỏ sót. Chụp đầy đủ hình ảnh các vị trí theo yêu cầu, và lưu trữ lại video để phục vụ kiểm tra chéo.
2. Giới hạn số ca nội soi trong ngày để đảm bảo chất lượng từng ca
Mỗi ekip chỉ thực hiện số ca soi giới hạn để đảm bảo sự tập trung và chăm sóc kỹ lưỡng cho từng bệnh nhân từ khâu chuẩn bị, thăm khám, thực hiện thủ thuật, hồi tỉnh, tư vấn kết quả - lời khuyên sức khỏe. Điều này giúp giảm áp lực làm việc quá tải, quan sát cẩn trọng, gia tăng độ chính xác và tăng an toàn cho bệnh nhân.
3. Giám sát chất lượng nội soi tiêu hóa real-time với Bệnh viện Trung ương Kyoto Min-iren (Nhật Bản) từ 8/2025
Với hệ thống này, các chuyên gia Kyoto có thể theo dõi trực tiếp ca nội soi, hỗ trợ bác sĩ trong đánh giá tổn thương, trao đổi chuyên môn và hội chẩn ngay khi cần thiết cho những ca có nghi ngờ phức tạp, mang lại kiểm soát chất lượng song hành quốc tế. Đây là hình thức kiểm soát chất lượng chéo rất hiếm và mang lại lợi ích lớn về độ an toàn và chính xác cho khách hàng/bệnh nhân.
4. Thiết bị công nghệ cao hỗ trợ chẩn đoán
Hệ thống nội soi Fujifilm BL7000 hiện đại, sử dụng công nghệ quang học phóng đại với độ phân giải cao, ánh sáng xanh laser (BLI), kết hợp dải màu (LCI) giúp phát hiện sớm tổn thương tiền ung thư và cho hình ảnh rõ nét đến từng chi tiết.
Quy trình kiểm soát nhiễm khuẩn đúng chuẩn với hệ thống máy rửa tự động, kiểm tra đánh giá mỗi ngày và đầy đủ số lượng dây soi đảm bảo đáp ứng thời gian chờ và phục vụ bệnh nhân.
Ai nên tầm soát ung thư tiêu hóa?
Tầm soát định kỳ giúp phát hiện sớm các tổn thương tiền ung thư và ung thư ở giai đoạn sớm - khi khả năng điều trị khỏi có thể đạt tới 90-100%. Theo khuyến nghị của các hiệp hội tiêu hóa quốc tế (ACG, JGES, ESGE), người trưởng thành nên được phân nhóm nguy cơ để lựa chọn thời điểm và tần suất nội soi phù hợp.

1. Nhóm nguy cơ trung bình
Người trưởng thành không có triệu chứng, không tiền sử gia đình ung thư tiêu hóa
- Nội soi dạ dày: từ 40 tuổi, lặp lại 2-3 năm/lần.
- Nội soi đại tràng: từ 45 tuổi, lặp lại 5-10 năm/lần nếu kết quả bình thường hoặc theo chỉ định bác sĩ.
2. Nhóm nguy cơ cao
Có yếu tố nguy cơ hoặc bệnh lý nền:
- Tiền sử gia đình ung thư dạ dày hoặc đại trực tràng.
- Viêm dạ dày teo, nhiễm Helicobacter pylori, polyp, viêm loét đại tràng, bệnh Crohn.
- Đã từng phẫu thuật hoặc điều trị ung thư tiêu hóa.
- Thường xuyên dùng rượu bia, thuốc lá, chế độ ăn ít rau xanh, nhiều thịt đỏ hoặc chất béo.
Với nhóm nguy cơ cao:
- Nội soi dạ dày: mỗi 1-2 năm/lần.
- Nội soi đại tràng: mỗi 3-5 năm/lần, hoặc theo chỉ định bác sĩ.
Xem thêm: Ai nên thực hiện nội soi để tầm soát ung thư đường tiêu hóa?
Ngay cả khi không nằm trong nhóm nguy cơ cao, bạn nên đi nội soi sớm nếu xuất hiện các dấu hiệu bất thường. Đừng đợi triệu chứng mới thăm khám - phát hiện sớm chính là chìa khóa bảo vệ sức khỏe đường tiêu hóa.
Nếu bạn hoặc người thân đang gặp vấn đề tiêu hóa kéo dài hoặc đơn giản là muốn kiểm tra để yên tâm, đừng đợi đến khi có triệu chứng nghiêm trọng. Đăng ký tư vấn hoặc liên hệ qua hotline (028) 3535 2468 để giữ mức ưu đãi tốt nhất.