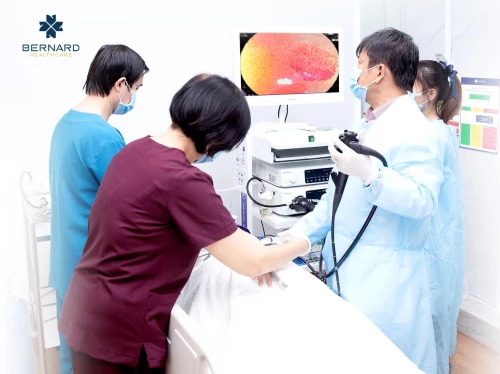
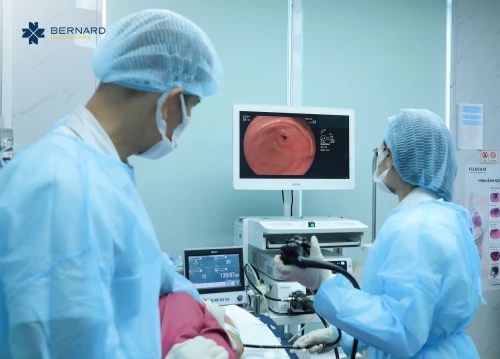
Bạn biết gì về ung thư đường tiêu hóa?
02/10/2025
Ung thư đường tiêu hóa đang dần trở thành một trong những căn bệnh phổ biến và nguy hiểm nhất hiện nay tại Việt Nam. Điều đáng lo ngại là đa số người bệnh phát hiện muộn - khi ung thư đã ở giai đoạn tiến triển và khả năng điều trị bị hạn chế. Thực tế, nhiều trường hợp ung thư tiêu hóa có thể âm thầm phát triển trong nhiều năm mà không gây triệu chứng rõ ràng. Trong khi đó, người bệnh thường chủ quan, dễ nhầm với rối loạn tiêu hóa thông thường, hoặc không biết khi nào nên đi kiểm tra.
Bài viết được tham vấn chuyên môn bởi BS.CK1 Huỳnh Lê Ngọc Thi - Chuyên khoa Nội tiêu hóa - Nội soi, Bernard Healthcare.
Những loại ung thư đường tiêu hóa nào thường gặp?
Ung thư đường tiêu hóa là nhóm bệnh bao gồm nhiều loại ung thư khác nhau, ảnh hưởng đến từng cơ quan trong hệ thống tiêu hóa. Trong đó, một số loại ung thư tiêu hóa phổ biến tại Việt Nam có thể kể đến:
- Ung thư dạ dày: Chiếm tỷ lệ cao, thường gặp ở người trên 40 tuổi. Liên quan đến vi khuẩn HP, viêm dạ dày mạn tính, ăn uống thiếu lành mạnh.
- Ung thư đại trực tràng: Bắt nguồn từ polyp lành tính nếu không được phát hiện và cắt bỏ sớm.
- Ung thư gan: Thường tiến triển từ viêm gan virus (B, C) hoặc xơ gan.
- Ung thư thực quản: Dễ bị bỏ sót vì triệu chứng ban đầu nghèo nàn, liên quan đến trào ngược kéo dài, hút thuốc, uống rượu.
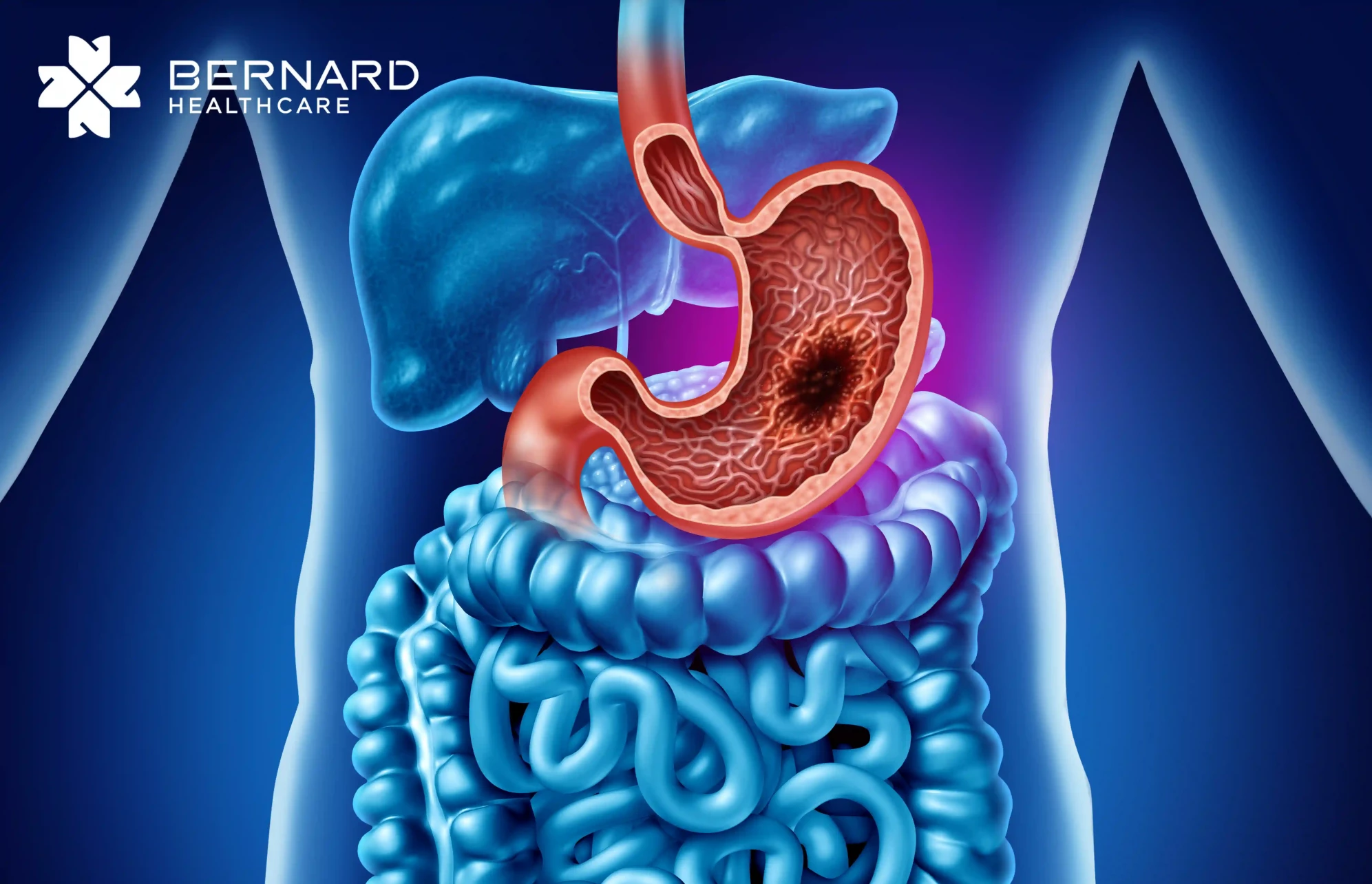
Những yếu tố nào làm tăng nguy cơ mắc ung thư đường tiêu hóa?
Nhiều người nghĩ ung thư là "vận may - rủi", nhưng thực tế, phần lớn nguyên nhân đến từ chính lối sống hàng ngày. Những thói quen âm thầm tích lũy qua thời gian có thể thúc đẩy tổn thương tế bào và dẫn đến ung thư. Các yếu tố nguy cơ phổ biến bao gồm:
- Chế độ ăn uống không lành mạnh: Ăn nhiều thịt đỏ, thực phẩm chế biến sẵn, đồ muối, ít rau xanh và trái cây.
- Nhiễm vi khuẩn Helicobacter pylori (HP): Đây là một loại vi khuẩn tồn tại lâu dài trong dạ dày, gây viêm dạ dày mạn tính và là yếu tố nguy cơ hàng đầu dẫn đến ung thư dạ dày
- Rượu bia, thuốc lá: Tăng nguy cơ đột biến tế bào trong gan, thực quản, dạ dày.
- Ít vận động, căng thẳng kéo dài: Làm suy giảm miễn dịch, ảnh hưởng chức năng tiêu hóa.
- Bệnh lý nền mạn tính: Viêm dạ dày, trào ngược thực quản, xơ gan, polyp đại tràng.
- Yếu tố di truyền: Gia đình có người từng mắc ung thư tiêu hóa.
Những dấu hiệu nào âm thầm cảnh báo sớm ung thư đường tiêu hóa cần phải lưu ý?
Một trong những thách thức lớn nhất của ung thư đường tiêu hóa là diễn tiến âm thầm trong giai đoạn đầu. Các triệu chứng ban đầu thường không rõ ràng, dễ nhầm lẫn với những rối loạn tiêu hóa thông thường như đau dạ dày, viêm đại tràng, rối loạn tiêu hóa chức năng... Chính vì vậy, nhiều người chỉ phát hiện bệnh khi đã ở giai đoạn tiến triển - làm giảm khả năng điều trị hiệu quả.
Thực tế, triệu chứng đau bụng âm ỉ, đầy bụng hay khó tiêu thường bị bỏ qua vì trùng lắp với nhiều bệnh lý lành tính. Không ít trường hợp chỉ đến khám khi có biểu hiện phân đen - dấu hiệu cảnh báo xuất huyết tiêu hóa - thì tổn thương đã ở giai đoạn muộn hoặc thậm chí có nguy cơ biến chứng.
Nếu gặp phải các biểu hiện sau kéo dài, bạn cần chủ động kiểm tra sớm:
- Ăn uống kém, đầy bụng, khó tiêu dai dẳng.
- Đau âm ỉ vùng bụng, đặc biệt là vùng thượng vị hoặc hạ sườn phải.
- Buồn nôn, chán ăn, sụt cân nhanh không rõ nguyên nhân.
- Thay đổi thói quen đại tiện: phân đen, phân lẫn máu, tiêu chảy xen kẽ táo bón.
- Mệt mỏi kéo dài, dấu hiệu thiếu máu không rõ lý do.
- Vàng da, ngứa, đau tức vùng gan - gợi ý tổn thương gan.
- Nuốt nghẹn, khó nuốt, đau khi nuốt - có thể liên quan đến thực quản.

Những nhóm đối tượng nào nên thực hiện tầm soát ung thư đường tiêu hóa?
Phát hiện sớm là yếu tố sống còn trong điều trị ung thư. Theo kết quả từ cơ sở dữ liệu SEER của Viện Ung thư Quốc gia Hoa Kỳ (NCI) cho thấy, một số loại ung thư đường tiêu hóa nếu được phát hiện và can thiệp từ giai đoạn đầu, tỷ lệ sống sau 5 năm cao. Ngược lại, phát hiện muộn sẽ kéo theo chi phí lớn, điều trị phức tạp và tiên lượng xấu. Tầm soát nên được thực hiện sớm - ngay cả khi bạn không có triệu chứng. Đặc biệt, những nhóm sau cần chủ động kiểm tra định kỳ:
- Người từ 40 tuổi trở lên, đặc biệt là nam giới.
- Người có tiền sử gia đình bị ung thư tiêu hóa.
- Có các bệnh lý mạn tính: viêm dạ dày, trào ngược thực quản, xơ gan, polyp đại tràng.
- Thường xuyên rối loạn tiêu hóa, đau bụng, thay đổi đại tiện không rõ nguyên nhân.
- Có lối sống nguy cơ cao: hút thuốc, uống rượu, ăn uống thiếu cân bằng.
Hiện nay, phương pháp nào giúp phát hiện tổn thương đường tiêu hóa đang được áp dụng rộng rãi?
Nội soi tiêu hóa hiện nay là phương pháp cận lâm sàng quan trọng nhất giúp quan sát trực tiếp niêm mạc thực quản - dạ dày - tá tràng - đại tràng, từ đó phát hiện sớm các tổn thương bất thường như viêm, loét, polyp hoặc ung thư giai đoạn sớm. Với sự phát triển của công nghệ y học, nội soi hiện đã trở nên an toàn - êm ái hơn rất nhiều so với trước đây. Hiện có hai hình thức nội soi phổ biến:
- Nội soi không gây mê: Người bệnh tỉnh táo trong suốt quá trình. Mặc dù vẫn an toàn, phương pháp này có thể gây cảm giác khó chịu, buồn nôn, đặc biệt khi nội soi qua đường miệng.
- Nội soi có gây mê (nội soi không đau): Sử dụng thuốc gây mê ngắn, giúp người bệnh ngủ nhẹ trong quá trình nội soi và hoàn toàn không cảm nhận được đau hay khó chịu. Đây là phương pháp được nhiều người lựa chọn để giảm lo lắng và tăng độ hợp tác trong quá trình tầm soát.
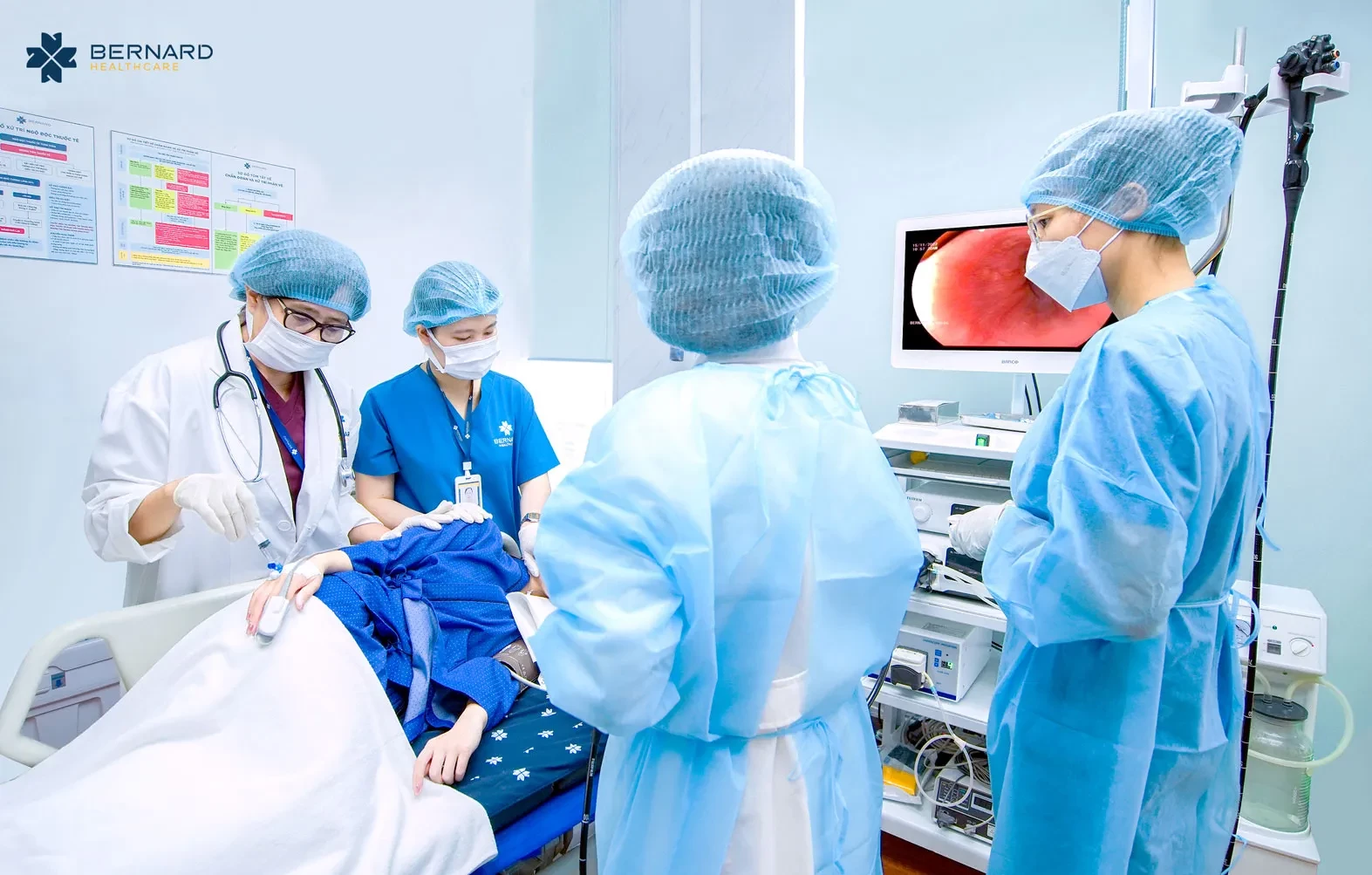
Tuy nhiên, nội soi tiêu hóa không đơn thuần là “soi”. Nếu thực hiện vội vàng, không tuân thủ quy trình kỹ thuật hoặc thiếu kinh nghiệm, vẫn có thể bỏ sót những tổn thương nhỏ, khuất hoặc nằm ở vị trí khó quan sát. Thực tế, một số tổn thương ung thư giai đoạn sớm rất nhỏ, dễ bị nhầm lẫn với tổn thương lành tính, nên đòi hỏi bác sĩ phải có chuyên môn cao và thiết bị hỗ trợ tốt.
Nội soi tiêu hóa chuẩn Nhật: Soi kỹ, soi đúng, tránh bỏ sót tại Bernard Healthcare
Đối với Bernard Healthcare, nội soi không chỉ là kỹ thuật, mà còn là một trải nghiệm y tế cần được chuẩn hóa, tối ưu và cá nhân hóa cho từng khách hàng. Sự phối hợp của ekip đa chuyên khoa là một điểm đặc biệt để mang lại trải nghiệm nội soi nhẹ nhàng, an toàn và hiệu quả cho khách hàng.

- Giới hạn số ca nội soi trong ngày để đảm bảo chất lượng từng ca. Thời gian soi tối thiểu 8 phút/dịch vụ (chưa kể thời gian can thiệp thủ thuật). Chụp đầy đủ hình ảnh các vị trí theo yêu cầu, và lưu trữ lại video để phục vụ kiểm tra chéo.
- Hệ thống nội soi Fujifilm BL-7000 hiện đại, sử dụng công nghệ quang học phóng đại với độ phân giải cao, ánh sáng xanh laser (BLI), kết hợp dải màu (LCI) giúp phát hiện sớm tổn thương tiền ung thư.
- Tiến sĩ - Bác sĩ Phạm Thị Lệ Xuân, nguyên Trưởng khoa Gây mê hồi sức phẫu thuật tim, Bệnh viện Chợ Rẫy cùng ekip gây mê giàu kinh nghiệm đồng hành trong suốt quá trình nội soi.
- Quy trình kiểm soát nhiễm khuẩn đúng chuẩn với hệ thống máy rửa tự động, kiểm tra đánh giá mỗi ngày và đầy đủ số lượng dây soi đảm bảo đáp ứng thời gian chờ và phục vụ bệnh nhân.
Nếu bạn hoặc người thân đang gặp các vấn đề tiêu hóa kéo dài, hoặc đơn giản là muốn kiểm tra để an tâm, đừng chờ đến khi có triệu chứng nghiêm trọng. Đăng ký tư vấn hoặc liên hệ qua hotline (028) 3535 2468 để giữ mức ưu đãi tốt nhất.