Phát hiện và xử trí cấp cứu kịp thời xuất huyết tiêu hóa trên do loét dạ dày tại Bernard
14/10/2025
Một cơn đau thượng vị thoáng qua, vài dấu hiệu mệt mỏi và đi cầu phân đen,... tưởng chừng chỉ là biểu hiện của viêm loét dạ dày thông thường, lại suýt khiến nam bệnh nhân 35 tuổi rơi vào tình trạng nguy hiểm tính mạng.
Ca cấp cứu ngay trong buổi khám định kỳ
Anh L.H.H. (nam, 35 tuổi) xuất hiện tình trạng đau vùng thượng vị, đi cầu phân đen, dễ chóng mặt và mệt mỏi trong vài ngày gần đây. Bệnh nhân có tiền căn viêm loét dạ dày nhưng do chủ quan nghĩ bệnh không nghiêm trọng và còn trẻ nên chưa tái khám và điều trị dứt điểm.
Trùng hợp thời điểm này, công ty anh H. đang có đợt khám sức khỏe định kỳ tại Bernard Healthcare, anh đến khám theo lịch hẹn và hoàn toàn không có chủ đích kiểm tra chuyên sâu về tiêu hóa.
Khi đang khám định kỳ cùng công ty, anh H. bất ngờ đi cầu nhiều lần, phân đen, có mùi tanh khó chịu và lẫn ít máu tươi. Cảm giác chóng mặt, mệt lả khiến anh phải dừng lại giữa buổi.
Nhận thấy dấu hiệu bất thương, bác sĩ trực cấp cứu tại Bernard lập tức tiếp nhận và, đánh giá toàn trạng và ghi nhận dấu hiệu da niêm nhợt, mạch nhanh 110 lần/phút, huyết áp có xu hướng giảm. Dựa trên khai thác tiền căn và triệu chứng, bác sĩ Bernard chẩn đoán anh H. bị xuất huyết tiêu hóa trên mức độ vừa, đang diễn tiến và chỉ định nội soi dạ dày cấp cứu can thiệp ổ xuất huyết.
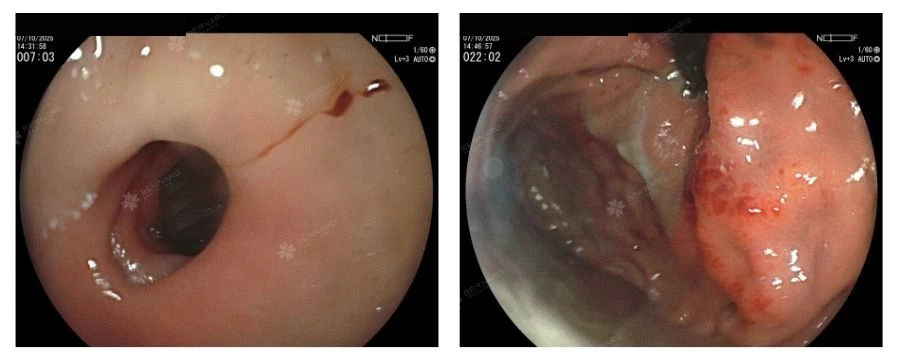
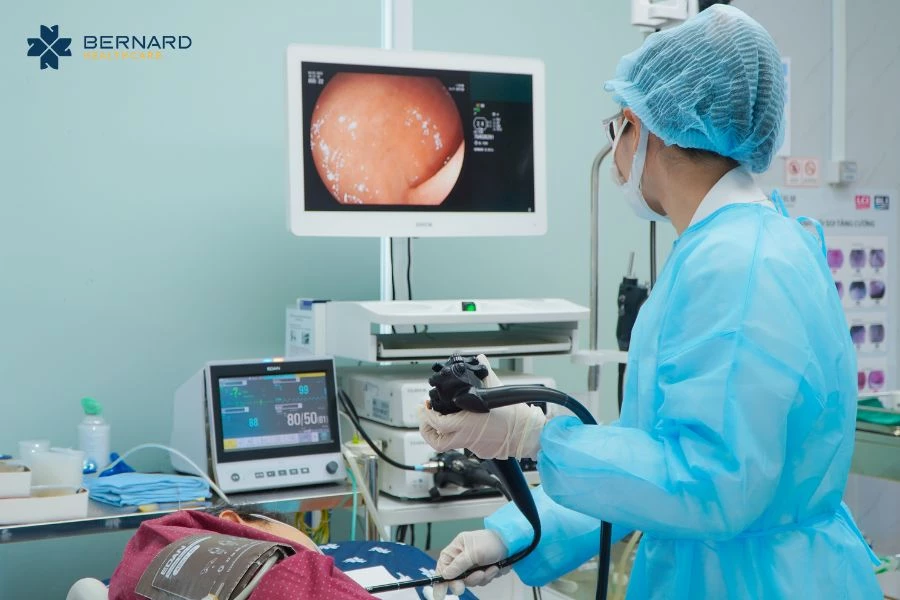
Trước tình trạng trên, ê-kíp bác sĩ đã hội chẩn nhanh và kích hoạt quy trình nội soi dạ dày can thiệp cấp cứu. Kết quả nội soi dạ dày ghi nhận: hành tá tràng có ít máu tươi, mặt trước xuất hiện một ổ loét kích thước khoảng 7–8mm, có mạch máu lộ rõ nhưng hiện không chảy máu, phân loại FORREST IIa.
Bác sĩ Huỳnh Lê Ngọc Thi - Phụ trách Chuyên khoa Nội tiêu hóa - Nội soi, Bernard Healthcare đã tiến hành kẹp 2 clip cầm máu tại vị trí ổ loét, đảm bảo ngăn chặn khả năng tái chảy máu sớm. Toàn bộ quá trình can thiệp diễn ra nhanh chóng, an toàn, bệnh nhân được theo dõi huyết động ổn định, không ghi nhận tai biến trong và sau thủ thuật.
Tuy tình trạng của nam bệnh nhân đã được xử trí kịp thời, nhưng do ổ loét FORREST IIa có nguy cơ tái xuất huyết cao, bệnh nhân cần được chỉ định theo dõi nội viện, xem xét truyền máu và điều trị phối hợp với thuốc bảo vệ niêm mạc dạ dày.
Theo nguyện vọng của bệnh nhân và gia đình, bác sĩ Bernard đã lập giấy chuyển viện đến bệnh viện chuyên khoa về Tiêu hóa để tiếp tục theo dõi, điều trị sau khi đánh giá khả năng chuyển viện an toàn. Hiện tại anh H. đã ổn và đang được theo dõi tại Bệnh viện chuyên khoa.
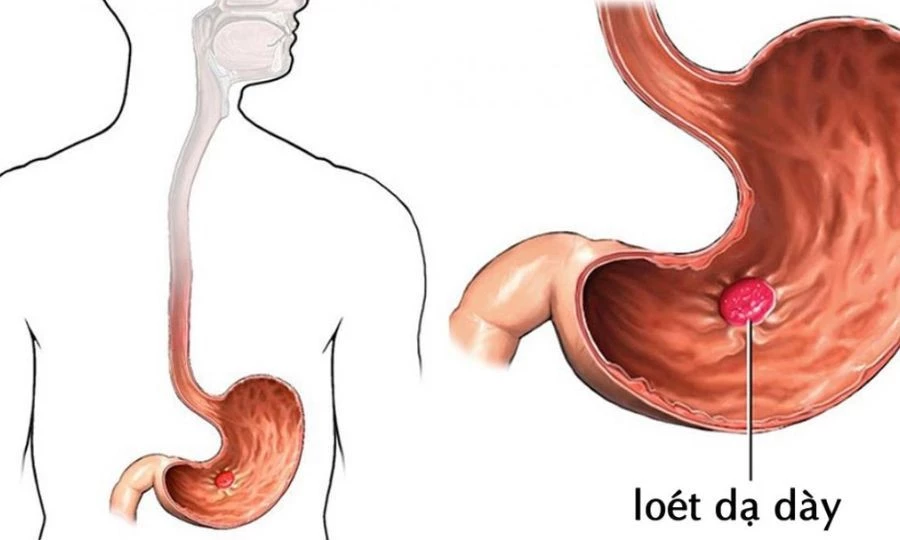
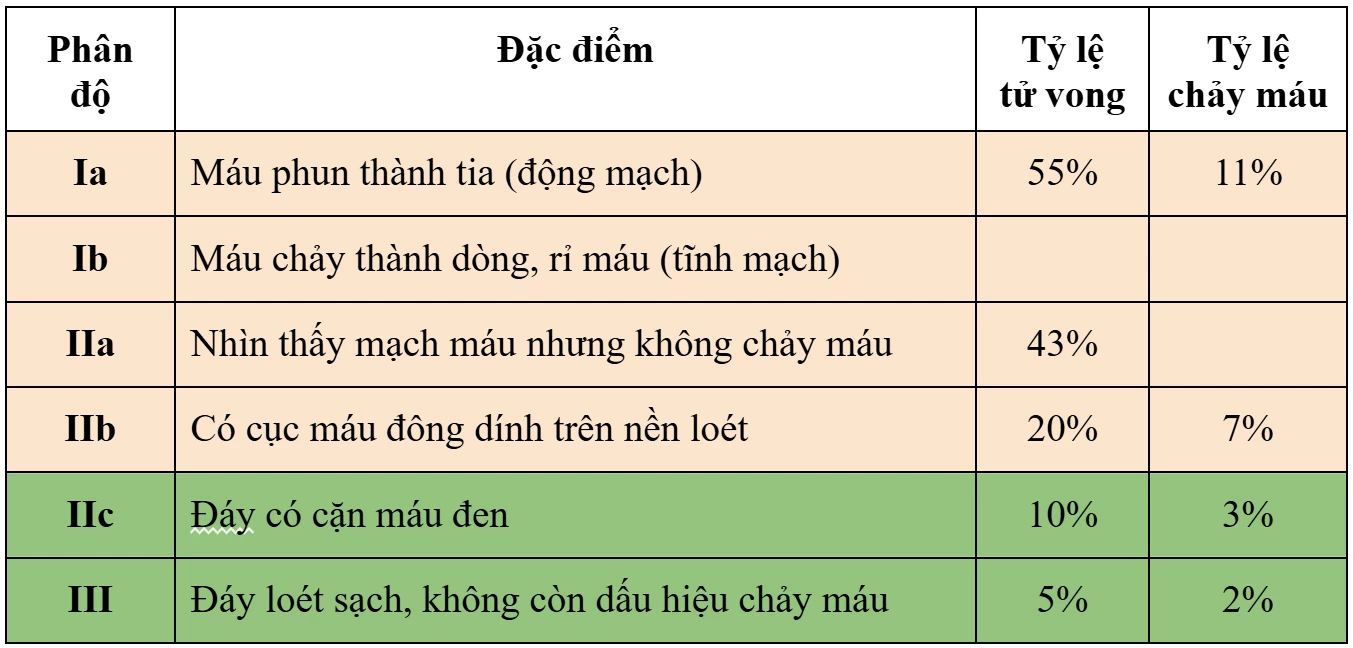
Phân độ FORREST trong đánh giá xuất huyết tiêu hóa là gì?
Tỷ lệ tử vong chung của xuất huyết tiêu hóa do loét dạ dày dao động khoảng 2% - 10%. Tuy nhiên, con số này có thể thay đổi rất nhiều tùy thuộc vào nhiều yếu tố (lượng máu mất, tuổi, bệnh lý đi kèm, nguyên nhân cụ thể, kết quả nội soi …). Tình trạng này có thể diễn tiến nặng nề hơn như sốc, suy thận cấp, rối loạn toan kiềm điện giải, hít sặc,… nếu không được xử lý kịp thời.
Phân độ FORREST được sử dụng rộng rãi trong nội soi nhằm đánh giá mức độ tổn thương, xác định nguy cơ tái xuất huyết và tiên lượng tử vong ở bệnh nhân loét đường tiêu hóa:
- FORREST Ia: Ổ loét có máu chảy thành tia – nguy cơ tái xuất huyết và tử vong rất cao.
- FORREST Ib: Ổ loét rỉ máu – nguy cơ tái xuất huyết cao.
- FORREST IIa: Có mạch máu lộ nhưng không chảy máu - vẫn là dấu hiệu xuất huyết nặng, cần can thiệp ngay.
- FORREST IIb: Có cục máu đông dính trên nền loét.
- FORREST IIc: Có đốm đen Hematin – dấu hiệu xuất huyết cũ.
- FORREST III: Đáy loét sạch, không còn dấu hiệu chảy máu.
Trong trường hợp của anh H. bên trên, tổn thương thuộc phân loại FORREST IIa, tương ứng với nguy cơ tái xuất huyết cao (40 - 50%).
Sự nhạy bén trong chẩn đoán cùng phản ứng nhanh chóng, phối hợp chính xác và an toàn của đội ngũ bác sĩ Bernard trong xử trí tình huống xuất huyết tiêu hóa cấp ở bệnh nhân đã giúp cấp cứu kịp thời, ngăn chặn xuất huyết tiến triển nặng hơn, đồng thời giảm thiểu tối đa nguy cơ diễn tiến nặng và biến chứng cho bệnh nhân.
Nội soi tiêu hóa định kỳ – chìa khóa phát hiện sớm và phòng ngừa biến chứng
Đau vùng thượng vị, đầy hơi, ợ nóng, đi cầu phân đen,… là những dấu hiệu cảnh báo sớm cho thấy đường tiêu hóa đang gặp vấn đề. Nhiều người thường bỏ qua vì nghĩ chỉ là rối loạn tiêu hóa tạm thời, hoặc tự mua thuốc giảm đau, chống trào ngược mà không biết rằng đằng sau có thể là tổn thương loét hoặc ổ xuất huyết đang âm thầm tiến triển.
Nội soi tiêu hóa định kỳ là phương pháp duy nhất giúp phát hiện sớm viêm loét, polyp, ung thư giai đoạn sớm hay những tổn thương mà siêu âm hoặc xét nghiệm không thể nhìn thấy.
Các bác sĩ khuyến nghị:
- Người có tiền sử đau dạ dày, trào ngược, viêm loét, hoặc có người thân mắc ung thư tiêu hóa nên nội soi kiểm tra ít nhất 1 lần/năm.
- Người từ 40 tuổi trở lên, dù chưa có triệu chứng, cũng nên thực hiện tầm soát nội soi dạ dày – đại tràng để phát hiện sớm nguy cơ ung thư.
Việc chủ động nội soi không chỉ giúp điều trị bệnh sớm, hiệu quả hơn mà còn là cách bảo vệ sức khỏe lâu dài, tránh những biến chứng đáng tiếc như xuất huyết hay ung thư tiêu hóa giai đoạn muộn.
Nội soi tiêu hóa chuẩn Nhật tại Bernard với sự hỗ trợ chuyên môn với Bệnh viện Trung ương Kyoto Miniren - đơn vị hàng đầu tại Kyoto (Nhật Bản) về nội soi tầm soát ung thư và nội soi can thiệp điều trị.
- Ưu tiên soi kỹ, đúng thời gian, hạn chế bỏ sót tổn thương.
- Công nghệ Fujifilm Nhật Bản (BLI, LCI) giúp phát hiện sớm tổn thương nhỏ.
- Quy trình xử lý ống soi, kiểm soát nhiễm khuẩn chặt chẽ.
- Nội soi không đau - phù hợp cả người lớn tuổi và người e ngại nội soi, bác sĩ giàu kinh nghiệm theo sát.
- Quản lý chất lượng - Đảm bảo độ tin cậy trong chẩn đoán:
+ Lớp 1 - Nội soi kỹ, đúng chuẩn Nhật
+ Lớp 2 - Ghi lại đầy đủ hình ảnh, video ca soi
+ Lớp 3 - Bệnh viện Trung ương Kyoto Min-iren định kỳ kiểm tra chéo và giám sát chất lượng nội soi real-time
Tháng 8/2025, Bernard chính thức triển khai giám sát trực tiếp nội soi, cho phép chuyên gia Bệnh viện Trung ương Kyoto Miniren, theo dõi ngay trong lúc ca nội soi diễn ra. Khi phát hiện tổn thương khó hoặc nghi ngờ, tham gia hội chẩn tức thời, hỗ trợ bác sĩ Bernard đưa ra quyết định xử trí ngay tại chỗ.
Đặt lịch nội soi tiêu hóa chuẩn Nhật tại Bernard Healthcare qua hotline 028 3535 2468 hoặc điền thông tin nhận tư vấn TẠI ĐÂY.