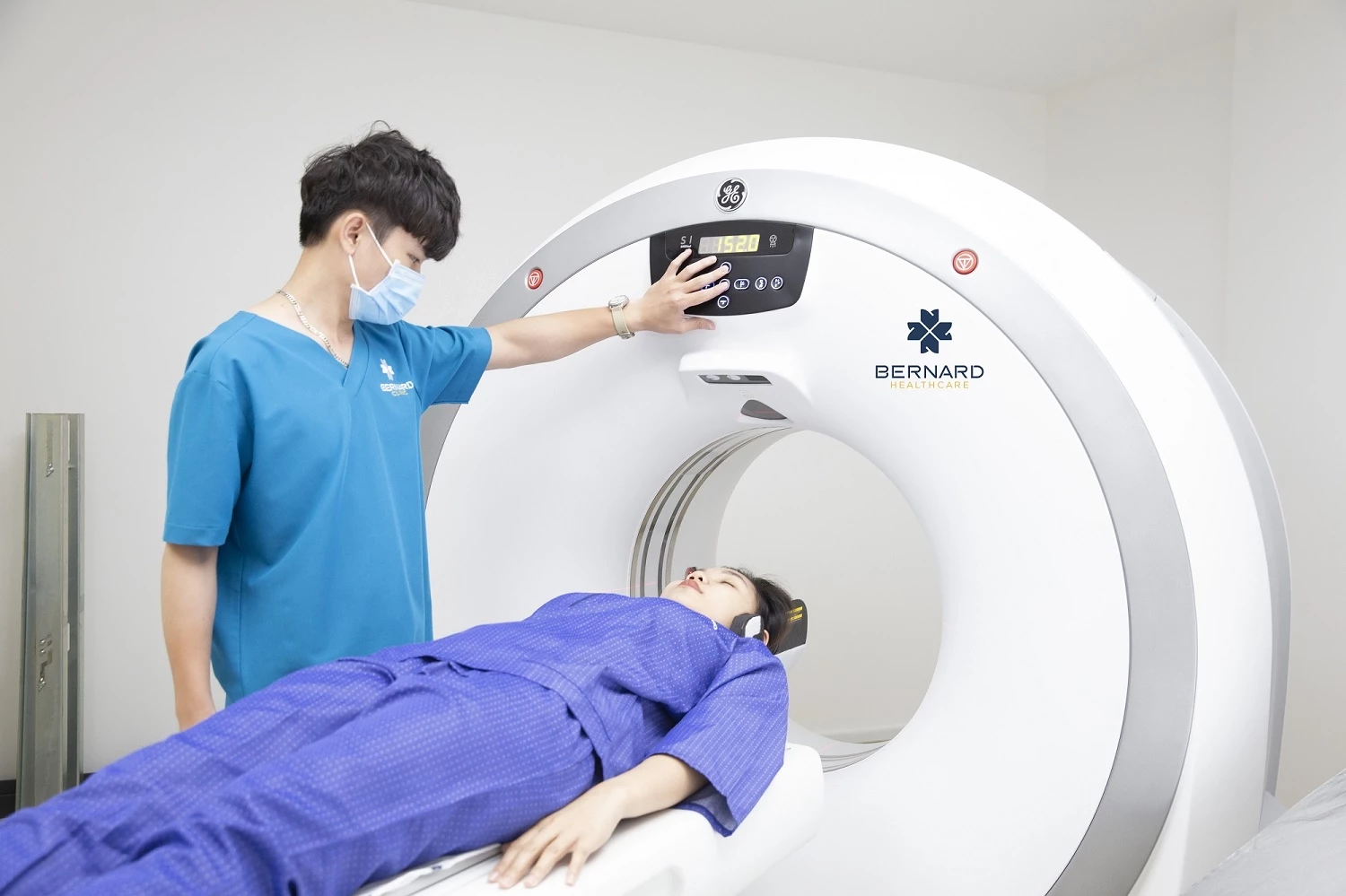
32 detector Model Revolution ACT, GE Healthcare (Mỹ)
+ Công nghệ chụp cắt lớp điện toán và tái tạo ảnh cho hình ảnh rõ nét, phát hiện các tổn thương sớm
+ Khảo sát hệ thống cơ quan trong cơ thể với thời gian nhanh nhất
+ Công nghệ dựng hình khí phế quản và nội soi đại trực tràng ảo: “tiêu chuẩn vàng” trong chẩn đoán ung thư phổi, tầm soát sớm ung thư vùng bụng chậu (gan, tụy, đường mật, buồng trứng…)
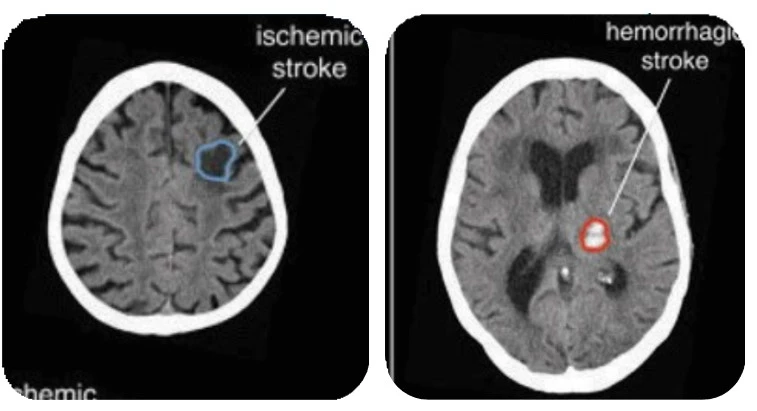
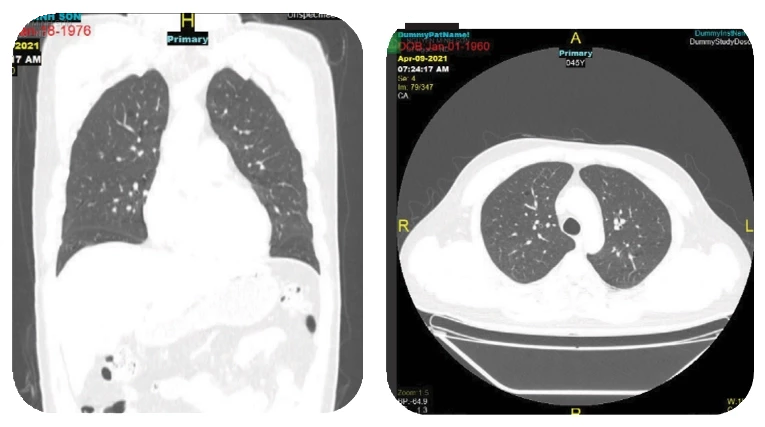
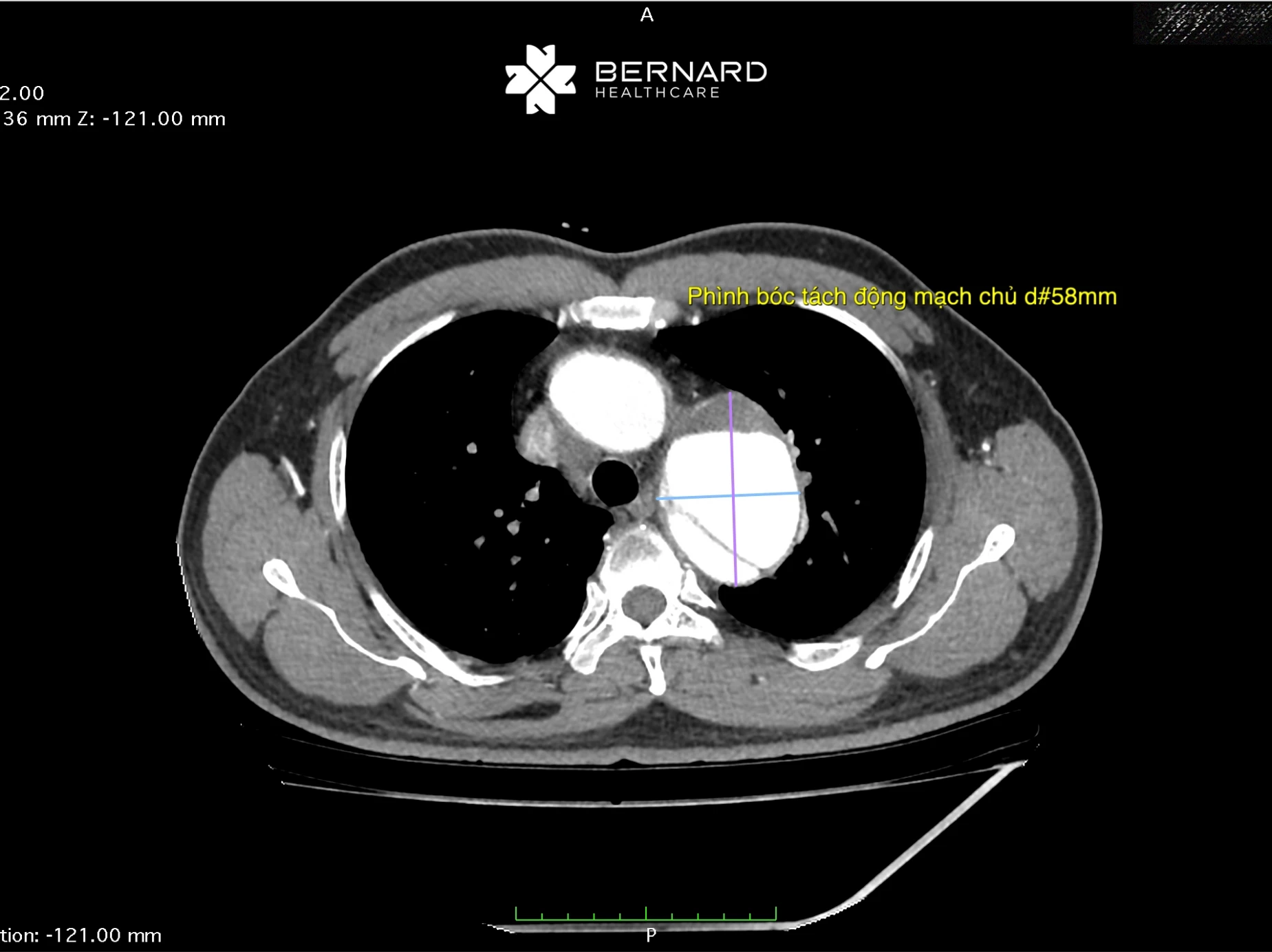
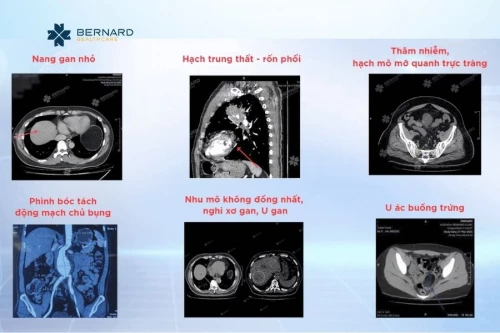
Một số hình ảnh chụp CT